- Какие бывают сыпи у грудничка
- Как понять, что это сыпь вызвана аллергией?
- Когда необходимо обратиться к врачу
Содержание:
Первые месяцы жизни ребенка полны неожиданностей для молодых родителей. И детская кожа, пожалуй, преподносит больше всего сюрпризов. В одночасье нежные щечки покрываются сыпью, на пухлых ножках появляются шелушащиеся пятна, а на голове — странные желтые корки. Что это такое, как помочь малышу и когда сыпи — это точно аллергия, поговорим сегодня.
Какие бывают сыпи у грудничка
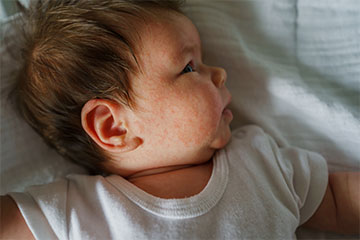
Сыпь у малышей бывает разной: выступающей над поверхностью кожи и совершенно плоской, мелкоточечной и в виде красных или розовых пятен, с шелушениями и нет, зудящей и абсолютно не приносящей ребенку дискомфорта. Вариантов множество.
В первые недели жизни чаще всего сыпи имеют доброкачественный характер (то есть не опасны) и возникают в силу особенностей периода новорожденности. Чуть позже появление различных сыпей требует особенно внимательного отношения, поскольку может представлять собой состояния, требующие вмешательства специалистов.
Все о главных аспектах ухода за новорожденным (и, конечно же, за его нежной кожей) — в нашем гайде для молодых родителей. Хит среди мам и пап!
Токсическая эритема новорожденных
Токсическая эритема новорожденных проявляется в виде эритематозных (красных) пятен и папул (бугорков), которые достаточно быстро превращаются в пустулы (прыщики). Это состояние характерно для малышей первых дней жизни. Сыпь распространяется по лицу и туловищу, конечностям малыша, не затрагивая ладони и стопы. Точная причина токсической эритемы до сих пор изучается, но, вероятнее всего, это связано с влиянием гормональной перестройки ребенка на сальные железы кожи.
Несмотря на название, это безобидное состояние, которое проходит само и не требует никакого вмешательства, а также не причиняет беспокойства ребенку.
Акне новорожденных
Акне новорожденных проявляется в виде красных или белых бугорков или пустул (гнойничков) на лице младенца, а также нередко на шее, плечах и груди малыша. Высыпания возникают к середине — концу первого месяца жизни и окончательно самостоятельно проходят к четырем месяцам. Причина появления этой сыпи до конца не изучена: большинство исследований говорят о связи воздействия материнских гормонов на сальные железы ребенка. Также существуют данные о влиянии грибка Malassezia на кожу ребенка: под действием определенных факторов этот грибок, являющийся частью нормального микробиома кожи, вызывает воспаление.
Больше о различных видах сыпи у малышей вам расскажет врач-педиатр Алексей Бессмертный. Чтобы посмотреть урок, войдите в свой аккаунт или зарегистрируйтесь в Школе родителей Huggies.
Акне новорожденных не причиняет малышу ни малейшего дискомфорта. Специфического лечения не требуется. Достаточно правильно ухаживать за кожей младенца: протирать тело 1–2 раза в день без использования мыла, сушить полотенцем промакивающими движениями, использовать эмоленты. Ни в коем случае прыщи нельзя выдавливать! Обрабатывать их антибактериальными и противогрибковыми средствами тоже не нужно. Следует просто немного подождать, и акне пройдет самостоятельно.
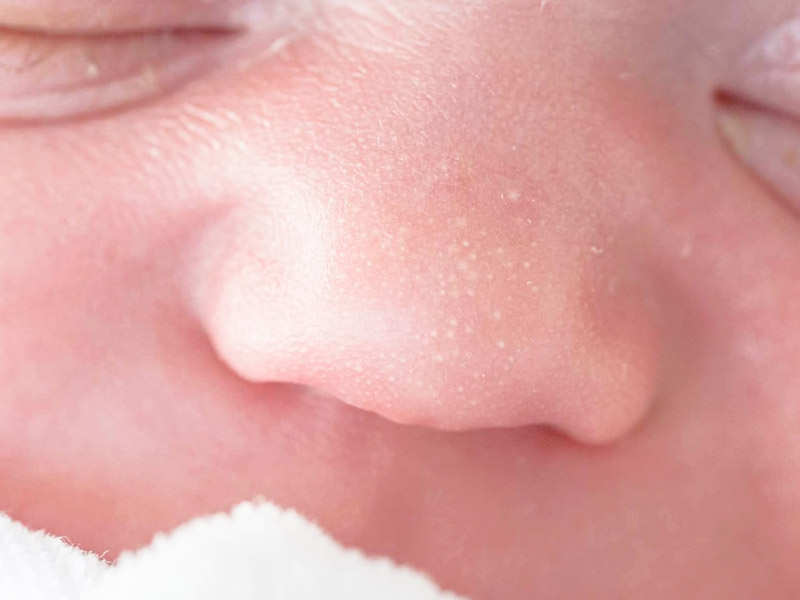
Милии
Многие малыши рождаются с милиями — крошечными бело-желтыми бугорками, похожими на угри, которые обычно располагаются на носу, подбородке, щеках и веках ребенка. Милии представляют собой временную закупорку сальных желез омертвевшими клетками. Никакого беспокойства у ребенка они не вызывают и проходят в течение первых нескольких недель жизни. Специфического лечения и ухода не требуют.
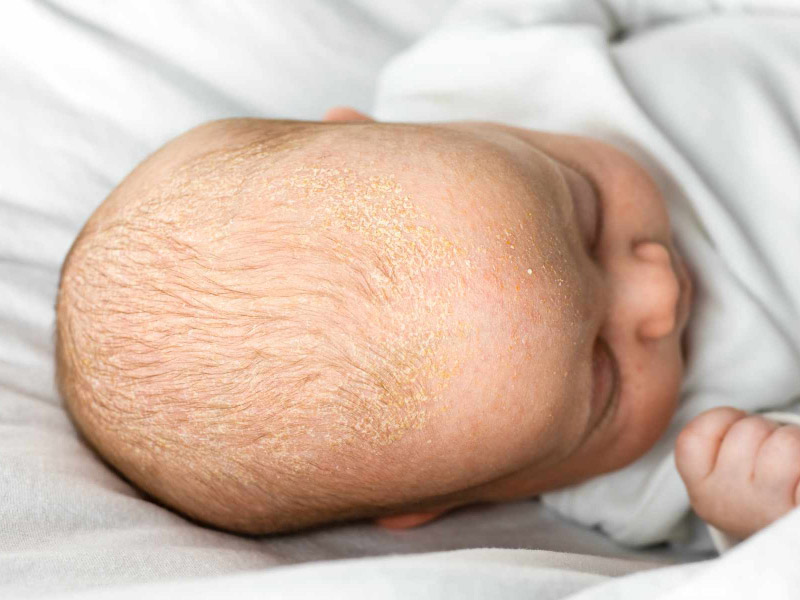
Себорейный дерматит
Себорейный дерматит проявляется толстыми желтыми, иногда жирными корками, которые покрывают кожу младенца и особенно часто локализуются на волосистой части головы («молочные корки», «гнейсы»). Почему так происходит, вновь до конца не изучено. Но это состояние также является доброкачественным, то есть безопасным для малыша.
При желании можно использовать специальные линейки уходовых средств для «молочных корочек», где есть лосьоны и шампуни, помогающие безболезненно счистить эти корки. Главное, не делать это «на сухую» — так вы можете травмировать нежную кожу младенца. Стоит обратиться к врачу, если сыпь распространяется на уши и заушную часть, брови. Возможно, будет требоваться добавление противогрибковой и противовоспалительной терапии.
Потница
Пожалуй, одна из самых распространенных сыпей у грудничков. Потница возникает из-за закупорки потовых желез своим же содержимым. Самая частая локализация — складки тела (шея, паховые складки, область головы, лицо, туловище). Выглядит потница как мелкие красные пятна с небольшим прыщиком на поверхности.
Самый простой способ профилактировать появление потницы — не перегревать малыша, одевать по погоде и следить за климатическими параметрами в помещении, где находится ребенок. Если потница уже появилась, то за пораженными участками необходимо внимательно ухаживать: регулярно протирать их и, самое главное, хорошо просушивать (промакивать полотенцем, сухими салфетками, но не тереть!). Не забывайте делать воздушные ванны малышу в течение дня. Иногда можно использовать цинксодержащие средства для того, чтобы «подсушить» пораженные участки в складках.
Опрелости
Если за потницей не следить и не контролировать температуру вокруг, то на ее месте могут появиться опрелости.
Опрелости — это воспалительная реакция кожи на перегревание и механическое раздражение. Типичная локализация — складки и область под подгузником (пеленочный дерматит).
Избежать опрелостей вам помогут умные подгузники Huggies Elite Soft — мягкие, впитывающие, дышащие и гипоаллергенные. Обеспечьте максимальный комфорт для нежной кожи своего малыша!
В этих местах кожа раздражена, гиперемирована (красная), отечная. Достаточно велик риск присоединения вторичной бактериальной или грибковой инфекции, поэтому важно вовремя начать лечение и правильный уход за кожей. Кроме того, опрелости могут вызывать зуд и неприятные ощущения.
Необходимо хорошо промывать участки кожи проточной водой, бережно, но тщательно просушивать. Как можно чаще следует устраивать воздушные ванны малышу. Необходимо менять подгузник не реже, чем каждые два часа и сразу же переодевать ребенка, как только подгузник будет испачкан. Пораженные участки необходимо обрабатывать барьерными средствами: например, кремами и пастами, содержащими цинк. Но не стоит использовать присыпку: при соприкосновении с влагой она создает абразив, который дополнительно травмирует кожу. При отсутствии положительной динамики обязательно требуется консультация врача.
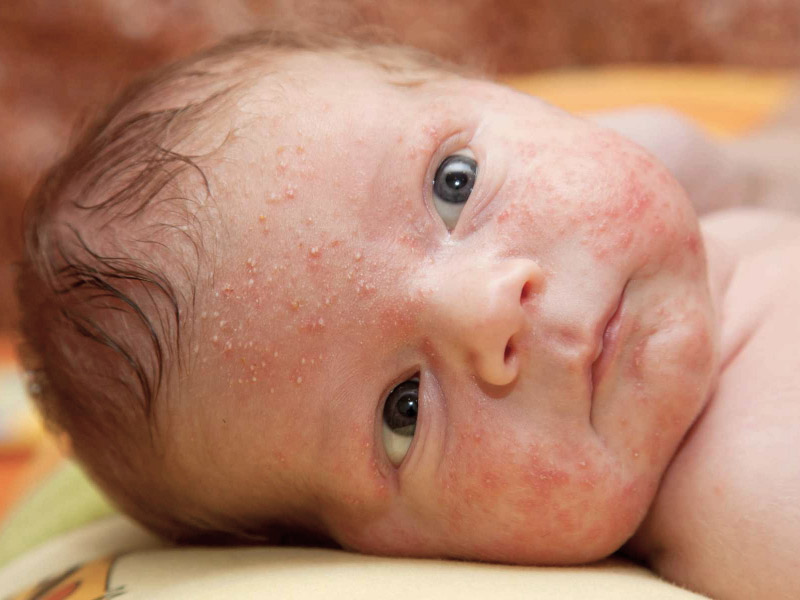
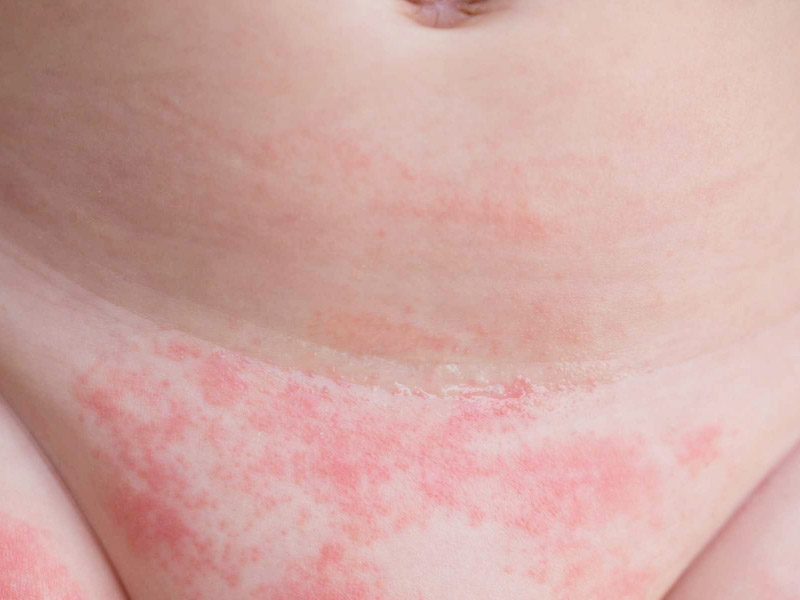
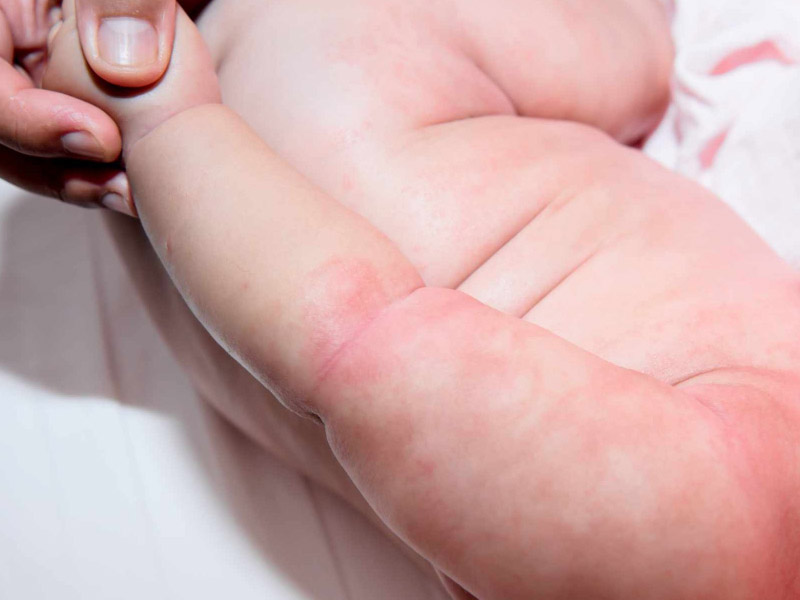
Атопический дерматит
Атопический дерматит — это хроническое воспалительное заболевание кожи, которое сопровождается ее покраснением, шелушением и зудом. Типичная локализация атопического дерматита у детей первого года жизни — это лицо, сгибательные поверхности рук и ног, реже — зона туловища. Главное отличие этого состояния от тех, о которых говорилось ранее, — это возраст возникновения: атопический дерматит, как правило, манифестирует после 3–4 месяцев.
Кроме того, пораженные участки кожи вызывают зуд у ребенка, приносят ему дискомфорт и легко подвергаются присоединению вторичной инфекции. Поэтому необходимо знать, как ухаживать за кожей у малыша с этим заболеванием, и вовремя начать лечение у педиатра или дерматолога.
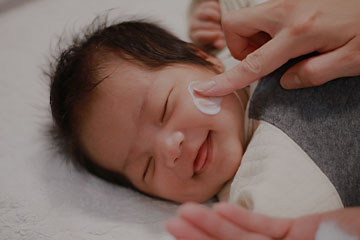
Уход будет заключаться в бережном очищении при помощи нежных моющих средств на масляной основе, в исключении пересушивания кожи и обильном увлажнении и питании эмолентами (специальные уходовые средства, которые проникают в глубокие слои кожи и задерживают в ней влагу). Обострение атопического дерматита лечат местными гормональными мазями и другими группами лекарственных средств. При присоединении бактериальной или грибковой инфекции — лечение соответствующее.
Как понять, что это сыпь вызвана аллергией?
Очень часто любую сыпь у грудничка списывают на аллергию: например, на то, что «съела мама», на стиральный порошок, на прикорм и т. д. Но частота встречаемости аллергических реакций у ребенка не столь высока, как об этом привыкли думать.
Аллергия возникает у ребенка на фоне патологической реакции организма на пищу или контакт с раздражителем. Большинство сыпей в первые недели жизни ребенка носят доброкачественный характер и обусловлены незрелостью организма, а также гормональными перестройками после рождения.
Насколько вы хороши в уходе за крохой? Пройдите наш тест и проверьте себя.
Почти все сыпи в раннем возрасте имеют характерные клинические признаки, и опытному врачу не составит труда разобраться с ними. Сложности могут возникнуть, когда приходится отличать атопический дерматит от пищевой аллергии, потому что связь между высыпаниями и пищевой непереносимостью — не более 30%.
Чтобы отличить аллергию от другого вида сыпи у ребенка, необходимо проанализировать несколько факторов:
-
Что могло стать потенциальным аллергеном и был ли он вообще? Если ничего вокруг ребенка не поменялось, а мама не ввела новые продукты в свой рацион или рацион ребенка, то вряд ли сыпь аллергическая.
-
Когда возникли высыпания и где? Например, для потницы типичная локализация — кожные складки, а для атопического дерматита — лицо и сгибатели конечностей. Пищевая аллергия может проявиться где угодно.
-
Есть ли зуд? Зуд практически всегда сопровождает аллергию и гораздо реже любые другие кожные поражения.
В любом случае, когда у мамы возникают сомнения, всегда лучше проконсультироваться с педиатром, чтобы выбрать правильную тактику наблюдения и лечения малыша.
Когда необходимо обратиться к врачу
Существуют ситуации, при которых непременно стоит обратиться к лечащему врачу ребенка:
-
сыпь сопровождается повышением температуры тела и другими катаральными симптомами (кашель, насморк, конъюнктивит);
-
места поражения кожи начинают мокнуть и приобретают ярко-красный оттенок или белый налет (признак присоединения вторичной инфекции);
-
сыпь выходит за пределы подгузника;
-
на месте поражения кожи возникают волдыри;
-
отсутствуют признаки улучшения после 3–5 дней домашнего лечения;
-
на месте высыпаний появляются выраженные расчесы.