- Какие факторы повышают риск возникновения предлежания плаценты?
- Какие виды предлежания плаценты существуют?
- Как определить степень предлежания с помощью УЗИ?
- Какие симптомы могут беспокоить беременную с предлежанием плаценты?
- Чем опасно предлежание плаценты при беременности?
- Тактика ведения беременности при предлежании плаценты
Содержание:
Предлежание плаценты — это расположение плаценты в нижнем сегменте матки перед предлежащей частью плода. Будущие мамы, которые столкнулись с этой проблемой, находятся в группе риска по преждевременным родам и кровотечениям. Если женщина вынашивает одного малыша, то риск предлежания плаценты составляет 2,8 на 1000 случаев, при многоплодной беременности — 3,9 на 1000 случаев.
Какие факторы повышают риск возникновения предлежания плаценты?
В результате патологических изменений эндометрия нарушается прикрепление плодного яйца и формирование хориона. Эти процессы чаще всего обусловлены предлежанием плаценты.
Распространенными причинами являются:
-
хронический и острый эндометрит;
-
внутриматочные вмешательства: например, диагностическое выскабливание полости матки, гистерорезектоскопия;
-
искусственные и самопроизвольные аборты;
-
рубец на матке вследствие предшествующих операций: консервативная миомэктомия, кесарево сечение.
Помимо этого, к факторам риска относят:
-
высокий паритет, то есть многократные роды;
-
аномалии развития матки (гипоплазия, двурогость);
-
миому матки;
-
эндометриоз;
-
многоплодную беременность;
-
поздний возраст будущей мамы;
-
курение.
Эмбрион не может должным образом прикрепиться к эндометрию в верхних отделах полости матки. Как следствие, он имплантируется в нижнем сегменте рядом с маточным зевом.
Мы подготовили цикл статей о возможных осложнениях во время беременности. Посмотрите — это важно:
Обратите внимание!
Предлежание плаценты у первородящих женщин возникает в 3 раза реже, чем у повторнородящих.
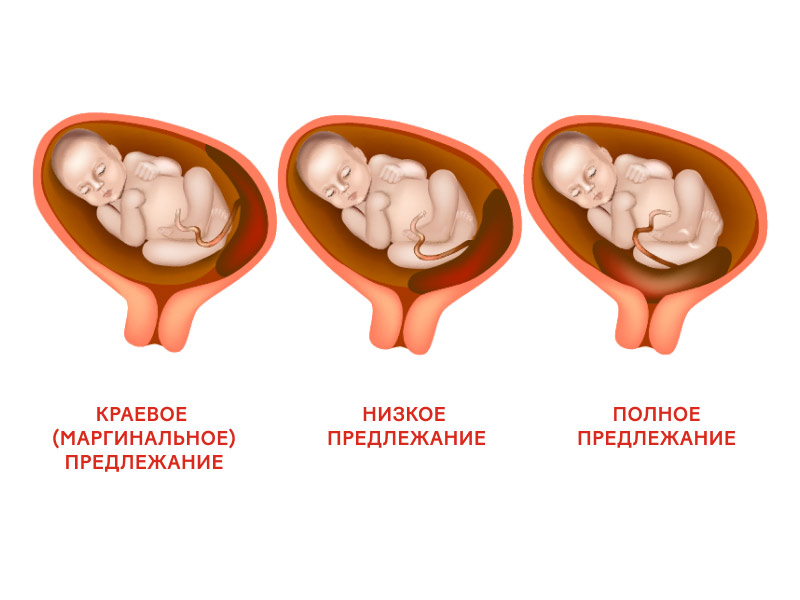
Какие виды предлежания плаценты существуют?
В зависимости от расположения по отношению к внутреннему маточному зеву выделяют три вида предлежания:
-
полное — плацента полностью перекрывает внутренний зев (частота встречаемости — 20–30%);
-
частичное или краевое — внутренний зев перекрыт частично или плацента нижним краем доходит до него (частота встречаемости — 35–55%);
-
низкое предлежание — плацента расположена на расстоянии 7 см (по некотором данным, 5 см) и менее от внутреннего зева.
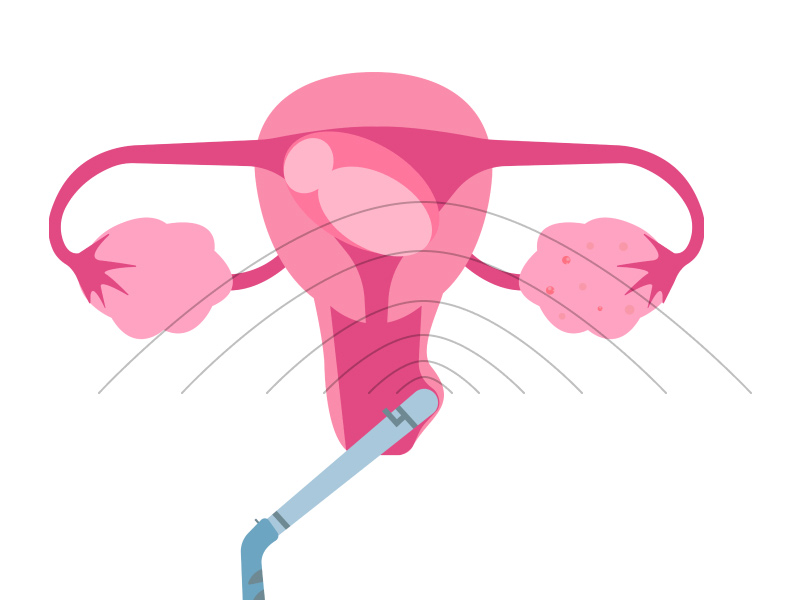
Как определить степень предлежания с помощью УЗИ?
Вышеупомянутая классификация на сегодняшний день признана устаревшей.
Для того чтобы наиболее достоверно предположить исход предлежания плаценты и предотвратить осложнения, акушеры-гинекологи используют ультразвуковую диагностику.
Чтобы лучше разобраться в теме здоровья будущей мамы и малыша, смотрите видеоуроки от специалистов в Школе родителей Huggies.
УЗИ — безопасное объективное исследование, в ходе которого можно максимально подробно описать все характеристики патологии:
-
вариант предлежания плаценты: полный или неполный;
-
размер и площадь предлежащей поверхности;
-
структуру предлежащей части;
-
степень отслойки при начавшемся кровотечении;
-
наличие ретроплацентарных гематом.
В динамике с помощью УЗИ врач отслеживает «миграцию» плаценты.
Важно!
Предлежание, обнаруженное на ранних сроках беременности, чаще всего разрешается к 28-й неделе за счет роста и растяжения матки. Это и есть так называемая миграция плаценты.
В России под редакцией профессора Г. М. Савельевой принята классификация предлежания плаценты на основании трансвагинальной эхографии (УЗИ):
- I степень:плацента расположена в нижнем сегменте, край плаценты не достигает внутреннего зева, но расположен на расстоянии не более 3 см от него;
- II степень: нижний край плаценты достигает внутреннего зева шейки матки, но не перекрывает его;
- III степень: нижний край плаценты перекрывает внутренний зев, переходя на противоположную часть нижнего сегмента, при этом расположение плаценты на передней и задней стенке матки асимметрично;
- IV степень: плацента симметрично расположена на передней и задней стенках матки, перекрывает внутренний зев своей центральной частью.
Правильно диагностированная степень тяжести предлежания плаценты позволяет грамотно определиться с тактикой ведения беременности и родов, минимизируя вероятность осложнений.
Какие симптомы могут беспокоить беременную с предлежанием плаценты?
Будущая мама может не предъявлять никаких жалоб. В таких случаях на предлежание плаценты указывают косвенные признаки:
-
задержка внутриутробного развития плода;
-
неправильное положение плода;
-
патологическое предлежание плода;
-
высокое расположение предлежащей части плода над входом в малый таз;
-
выслушивание плацентарных шумов в области нижнего сегмента матки.
Если акушер-гинеколог сталкивается с вышеперечисленными проявлениями, он направляет беременную на УЗИ для уточнения диагноза.
Главный симптом, который беспокоит женщину, — повторяющиеся маточные кровотечения различной степени интенсивности.
Обратите внимание!
С кровотечением при предлежании плаценты сталкиваются 34% женщин во время беременности, 66% — в процессе родов.
Так как послед не растягивается вслед за растущей стенкой матки, происходит периодическая отслойка предлежащей части плаценты. При этом из межворсинчатого пространства изливается кровь.
Эпизоды могут возникать после физической нагрузки, кашля, полового акта, натуживания при дефекации, влагалищного исследования, тепловых процедур. Чаще всего беременные сталкиваются с данным проявлением после 30-й недели, но в некоторых случаях кровотечения беспокоят будущую маму с первого триместра до самых родов.
Какие изменения происходят в теле женщины во время вынашивания малыша? Смотрите наш подробный гайд по каждой неделе беременности.
Вне зависимости от степени предлежания плаценты «фаза» кровотечения, как правило, сопровождается характерными симптомами:
-
ярко-алая кровь изливается наружу;
-
внезапное начало;
-
отсутствие болевых ощущений;
-
нормальный тонус матки;
-
анемия у беременной.
Самые обильные выделения встречаются при полном предлежании. При частичном и краевом расположении плаценты кровотечение обычно развивается ближе к родам или в их начале: когда нарастает частота и интенсивность схваток, а также происходит сглаживание и раскрытие шейки матки.
Чем опасно предлежание плаценты при беременности?
Осложнения беременности при предлежании плаценты:
-
невынашивание беременности;
-
железодефицитная анемия;
-
неправильное положение плода;
-
преждевременный разрыв плодных оболочек;
-
патологическое прикрепление плаценты (плотное прикрепление или приращение);
-
предлежание сосудов пуповины;
-
оболочечное прикрепление пуповины;
-
хроническая гипоксия и задержка роста плода в связи с фетоплацентарной недостаточностью;
-
высокий риск перинатальной смертности;
-
высокий риск материнской смертности вследствие обильного кровотечения и геморрагического шока.
В случае полного предлежания плаценты беременность, как правило, завершается досрочно. Это значит, что дети рождаются недоношенными, что повышает риск общей заболеваемости и смертности новорожденных.
Обратите внимание!
У всех женщин с подозрением на симптомное предлежание плаценты проводят мониторинг сердечной деятельности плода для контроля за гипоксическими проявлениями.
Тактика ведения беременности при предлежании плаценты
Будущим мамам с предлежанием вне зависимости от срока рекомендовано придерживаться лечебно-охранительного режима: ограничить физические нагрузки, половую жизнь, избегать стрессовых ситуаций.
Тактика ведения при отсутствии кровотечения:
-
Амбулаторное наблюдение в женской консультации.
-
Госпитализация в стационар по показаниям или при наличии жалоб у беременной.
-
УЗИ в 37–38 недель беременности.
-
В случае полного предлежания — дородовая госпитализация и родоразрешение путем планового кесарева сечения в 38 недель.
-
При неполном предлежании плаценты возможно ведение родов через естественные родовые пути.
Полезные сервисы для будущих мам:
Женщина может рожать сама при соблюдении ряда условий:
-
неполное предлежание плаценты;
-
отсутствие кровотечения;
-
благоприятный акушерский анамнез;
-
отсутствие осложнений беременности;
-
молодой возраст женщины;
-
головное предлежание плода;
-
отсутствие признаков гипоксии плода;
-
раннее вскрытие плодного пузыря при возникновении кровотечения в родах;
-
высокая квалификация врача — акушера-гинеколога.
Лечебная тактика при возникновении кровотечения направлена на максимальную пролонгацию беременности:
-
Немедленная госпитализация.
-
Постельный режим.
-
Медикаментозная терапия, снижающая сократительную активность матки.
-
Коррекция железодефицитной анемии.
-
При стабильном состоянии родоразрешение проводят на сроке 36–38 недель.
В случае первого влагалищного кровотечения до 36 недель, после того, как риски для мамы и малыша сведены к минимуму, женщине разрешают ходить и могут выписать ее из больницы.
При повторном эпизоде будущую маму госпитализируют повторно и оставляют для наблюдения до наступления родов.
Экстренное родоразрешение показано в следующих случаях:
-
обильное или неконтролируемое кровотечение;
-
неудовлетворительные результаты мониторинга сердечной деятельности плода;
-
нестабильная гемодинамика матери.
Предлежание — не приговор. При его обнаружении в первом или втором триместре существует большая вероятность «миграции плаценты».
Необходимо придерживаться рекомендаций врача — акушера-гинеколога и своевременно проходить скрининговые обследования.
Рациональное ведение беременности с учетом всех рисков, быстрая коррекция сопутствующих нарушений, оптимальный вид и сроки родоразрешения — залог благополучия мамы и здоровья малыша.