- Какую беременность называют переношенной?
- Что происходит, если женщина перенашивает беременность?
- Как диагностируют переношенную беременность?
- Как проходят роды при переношенной беременности?
- Каковы меры профилактики переношенной беременности?
Содержание:
Общеизвестно, что для рождения здорового малыша, женщина вынашивает беременность в течение 9 месяцев. Осложнения гестации, инфекционные заболевания, экстрагенитальные патологии часто приводят к преждевременным родам. В литературе и клинических рекомендациях много информации о рисках и последствиях недоношенности. А как понять, что мама перенашивает беременность? Опасно ли это для малыша? Какие действия необходимо предпринять?

Какую беременность называют переношенной?
Переношенная беременность длится более 42 недель, при этом отмечаются признаки перезрелости новорожденного и патологические изменения плаценты.
Обратите внимание!
Такая ситуация по различным данным наблюдается в 4-14% случаев.
Существует много способов определения сроков беременности: по ультразвуковой картине, по дате зачатия и овуляции, по дате первого шевеления малыша. Самый достоверный метод — это данные первого УЗ-скрининга, который выполняется на 11-13-ой неделе. Также врач предполагает переношенную беременность, ориентируясь на срок, рассчитанный от первого дня последней менструации.
Как начинаются роды и как понять, что уже самое время отправляться в роддом? Исчерпывающая информация — в этих материалах наших экспертов:
Некоторые будущие мамы перенашивают чаще других. Факторами риска становятся:
-
Первая беременность в возрасте старше 30 лет.
-
Позднее наступление менархе (самой первой менструации).
-
Гиперандрогения.
-
Нарушения жирового обмена.
-
Синдром поликистозных яичников.
-
Перенашивания предыдущих беременностей.
Что происходит, если женщина перенашивает беременность?
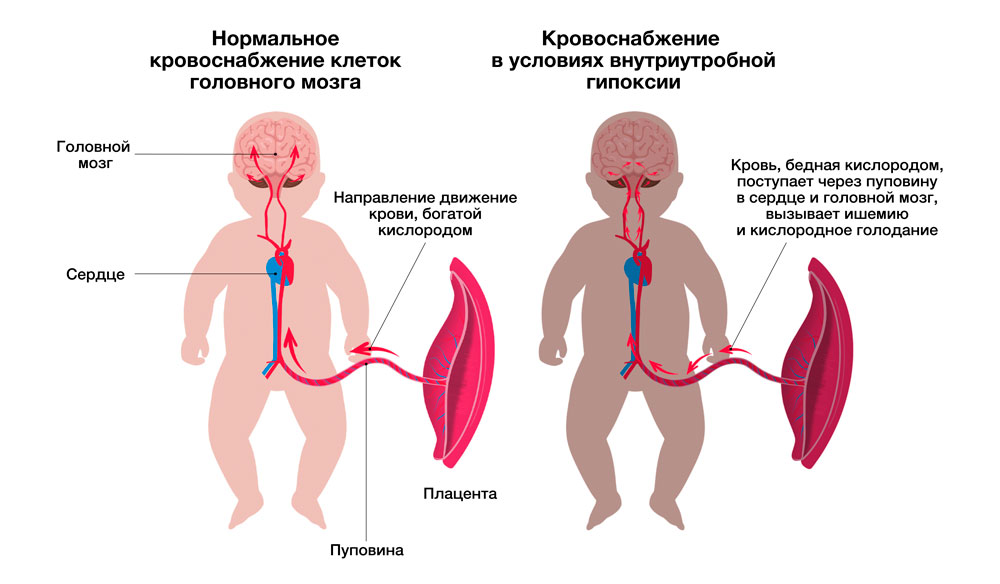
Патологическую цепочку запускает дисфункция плаценты. Нарушается кровоток в маточных артериях и артериях пуповины. В плаценте снижается циркуляция крови, образуются маленькие тромбы, склерозируются ворсины хориона и уменьшается количество капилляров. В очагах нарушенного кровотока образуются локальные скопления — кальцинаты. Всё это приводит к кислородному голоданию ребенка.
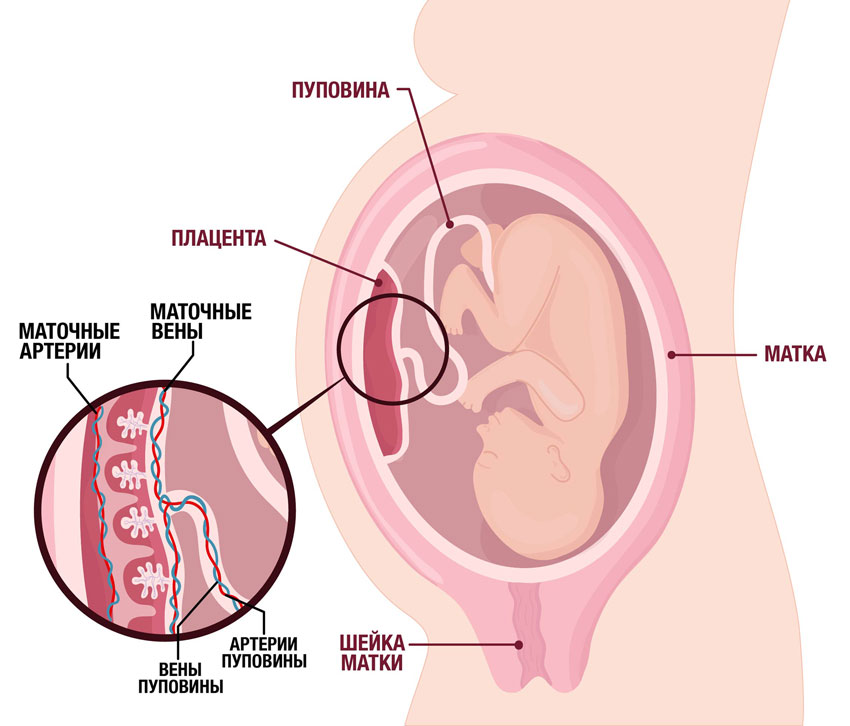
Из-за плацентарной дисфункции истончается пуповина. Как следствие, повышается риск сдавливания пуповины, возникновения гипоксии или асфиксии в родах.
Малыш начинает прикладывать максимальные усилия для компенсации своего состояния. Запускается процесс централизации кровообращения для обогащения кислородом таких жизненно важных органов, как мозг, сердце и печень. А вот мышцы, кишечник, почки и другие остаются не у дел. Находясь в состоянии гипоксии, организм ребенка накапливает большое количество продуктов обмена веществ.
Многие женщины волнуются по поводу беременности и родов. Избавиться от стрессов и страхов поможет сезон Школы родителей Huggies «Как маме справиться со стрессом», где врач-педиатр обсуждает с психологами, как будущим мамам перестать тревожиться и начать наслаждаться беременностью.
Снижение кровотока в почках приводит к угасанию фильтрационной функции. Околоплодные воды становятся мутными с желтоватым или зеленоватым оттенком из-за примеси мекония. Плод выделяет гораздо меньше мочи, развивается маловодие.
Так как состав околоплодных вод меняется, снижается выработка сурфактанта. Это незаменимое вещество, которое обеспечивает дыхание новорожденного, препятствуя слипанию альвеол. Нарушается защитный бронхолегочный барьер и в воды попадает большое количество бактерий.
В ответ на гипоксию тканей повышается проницаемость сосудистых стенок у плода, что приводит к задержке жидкости. Подобным образом может сформироваться отёк мозга, что увеличивает риск травмы при прохождении малыша через родовые пути.
Изменения, которые претерпевает плацента по мере перенашивания, приводят к длительным родам и становятся причиной травм и послеродовых осложнений. Гипоксия нарушает адаптацию новорожденного к внеутробной жизни.
Будущая мама также подвержена неприятным последствиям в связи с перенашиванием:
-
часто диагностируют клинически узкий таз;
-
возникают травмы половых органов: разрывы шейки матки, влагалища и промежности;
-
повышается вероятность послеродовых кровотечений из-за перерастянутой матки;
-
возможно развитие послеродового эндометрита, септических и эмболических осложнений.
Как диагностируют переношенную беременность?
Если женщина переносила беременность, то она отмечает появление определенных симптомов:
-
уплотнение матки вследствие маловодия;
-
увеличение высоты дна матки из-за гипертонуса нижнего сегмента;
-
уменьшение размера живота приблизительно на 5 см при целом плодном пузыре после 40 недель беременности;
-
снижение веса относительно последних измерений;
-
выделения из молочных желёз.
Важно!
Вышеуказанные симптомы неспецифичны. Поэтому основной критерий — их сочетание с отсутствием биологической готовности шейки матки к родам.
При постановке диагноза переношенной беременности учитывают жалобы, данные анамнеза и результаты дополнительных обследований.
Во время осмотра на гинекологическом кресле оценивают зрелость шейки матки по шкале Бишоп и проводят амниоскопию — осмотр плодного пузыря.
Ваш малыш появится на свет совсем скоро! Подготовьтесь к его рождению — в этом вам помогут умные подгузники Huggies Elite Soft, которые надежно защитят нежную кожу новорожденного. 4 в 1: мягкие, впитывающие, дышащие, гипоаллергенные!
Таблица. Схема оценки зрелости шейки матки по Bishop
| Баллы | ||
|---|---|---|
| 1 | 2 | |
| Открытие, см | <1 Зев закрыт, кончик пальца | <1 Зев закрыт, кончик пальца |
| Длина шейки, см | <4 | 2–4 |
| Положение головки | -3 Над входом | -2 Прижата ко входу |
| Консистенция | Плотная | Умеренно размягчена |
| Положение | Кзади | Кпереди / Центрирована |
| Открытие, см | 2 4 2 пальца | <4 Больше 2 пальцев |
| Длина шейки, см | 1 2 | <1 |
| Положение головки | -1/0 Малый/большой сегмент | +1/+2 Широкая / узкая часть полости таза |
| Консистенция | Мягкая | 0 |
| Положение | 0 | 0 |
|
0–5 баллов — незрелая шейка 6–7 баллов — недостаточно зрелая шейка 8 баллов и более — зрелая шейка |
||
Помимо этого, отмечают характерные признаки, выявленные инструментально:
-
Ультразвуковая фетометрия — в результате измерения размеров плода выявляют синдром задержки роста;
-
Оценка околоплодных вод — в составе появляется взвесь из-за наличия сыровидной смазки, пушковые волосы, эпидермис и меконий; также уменьшается объем околоплодных вод;
-
Ультразвуковая оценка плаценты и её зрелости — наблюдается снижение толщины и обратное развитие плаценты с комплексом структурных изменений (кальцинаты, кисты);
-
Кардиотокография (КТГ) — регистрируются признаки гипоксии: изменение подвижности, частоты сердечных сокращений, снижение компенсаторных возможностей плода;
-
Допплерометрия в маточных артериях и артериях пуповины — фиксируется нарушение кровотока;
-
Оценка гемодинамики плода — скорость кровотока в средней мозговой артерии, аорте, венозном протоке и нижней полой вене снижается, что является признаком централизации кровообращения;
Важно!
Согласно клиническим рекомендациям, после 40 недель беременности УЗИ и допплерометрию проводят 1 раз в 3-4 дня.
Окончательный диагноз переношенной беременности устанавливается после рождения и осмотра ребёнка и плаценты
Малыш выглядит характерным образом: кожа и слизистые оболочки сухие, сморщенные, окрашены в желтый или зеленый цвет. Ногти длинные, а ладони и стопы имеют распаренный вид. Кости черепа плотные, а роднички маленькие — это становится еще одной причиной родового травматизма.

Как правило, новорожденный крупный с большой головкой, но иногда в связи с задержкой роста плода рождается худенький малыш с недостаточным количеством подкожно-жировой клетчатки.
Какие изменения происходят в организме женщины во время вынашивания малыша? Смотрите наш подробный гайд по каждой неделе беременности.
Как проходят роды при переношенной беременности?
Полезные сервисы для будущих мам:
Задача акушера-гинеколога в женской консультации своевременно госпитализировать женщину до 41-ой недели беременности в отсутствие патологических признаков. В родильном доме проводят полноценную оценку анамнеза и состояния беременной и малыша на момент обращения. После этого решается вопрос о способе ведения родов.
Если перенашивание сочетается с осложняющими факторами, то планируется оперативное родоразрешение. Кесарево сечение показано в случае:
-
возраста первородящей старше 30;
-
отсутствие готовности шейки матки к родам;
-
очень крупный или маленький плод;
-
прогрессирующая гипоксия плода;
-
беременность после ЭКО;
-
осложненные предыдущие роды;
-
рубец на матке;
-
тазовое предлежание плода.
Если ситуация благоприятная, то начинают подготовку родовых путей и предлагают беременной провести индукцию родов. При индукции родов в 41 неделю беременности снижается частота кесарева сечения, мертворождения и неонатальной смертности без увеличения неблагоприятных исходов для матери.
Важно!
Риск рождения мертвого плода на 37-ой неделе составляет 1 на 3000 родов, на 42 недели 3 на 3000, на 43 неделе — 6 на 3000.
Для подготовки шейки матки к родам используют гигроскопические расширители цервикального канала DILAPAN-S или цервикальный дилатационный катетер. Если шейка матки достигла полной зрелости, то проводят амниотомию — вскрытие плодного пузыря.
Обратите внимание!
Амниотомия при зрелой шейке матки не увеличивает риск кесарева сечения, но укорачивает интервал времени до родоразрешения в среднем на 5 часов.
Если шейка матки не достигает зрелости, то врачом назначаются медикаментозные препараты (Мифепристон, Динопростон) с целью преиндукции.
При переношенной беременности в случае естественных родов происходит постоянный мониторинг состояния плода с помощью КТГ.
Каковы меры профилактики переношенной беременности?
Профилактика перенашивания беременности включает:
-
тщательное наблюдение за будущими мамами, входящими в группу риска по перенашиванию;
-
определение точного гестационного срока беременности по всем показателям — дате последней менструации, дате овуляции, УЗИ-скринингу в первом триместре и ультразвуковой фетометрии на поздних сроках;
-
предотвращение дисфункции плаценты и развития гипоксии плода;
-
соблюдение рекомендаций (сбалансированное питание, компенсация гестационного сахарного диабета) по профилактике рождения крупного плода;
-
своевременную госпитализацию беременной для подготовки к родам и оценки состояния плода.
При грамотном ведении беременности, адекватной оценке состояния малыша, а также правильном выборе тактики родоразрешения прогноз благоприятный. Показатели физического, неврологического и психического развития переношенных детей не отличаются от состояния детей, рожденных при неосложненных своевременных родах. Неблагоприятный прогноз возможен при тяжёлой гипоксии плода, родовой травме и мекониальной аспирации.